
A medida que la industria avanza hacia un modelo de atención dirigido por el valor, los sistemas de salud y los médicos se están integrando para ofrecer una experiencia mejorada para el paciente y finalmente mejorar la calidad y el valor. Estas estrategas de integración implican un costo, aunque se pueden gestionar y alinear para cumplir con las necesidades de todos los interesados.
Los sistemas de salud invierten en promedio del 2 % al 10 % de los ingresos netos en estrategias de integración de los médicos. Los retornos varían significativamente con base en el grado de alineación que se genere.
Las estrategias de integración de médicos comprenden una variedad de iniciativas en toda la empresa, incluidos los modelos de empleo, los contratos de servicios profesionales (PSA) y afiliaciones, los médicos clínicos basados en hospitales y las Organizaciones Responsables de la Atención Medica (ACO).
Existe una serie de barreras, aunque también hay intrigantes oportunidades, con respecto a la integración exitosa de los médicos.
Metas fragmentadas y toma de decisiones
Muchos de los esfuerzos por lograr la alineación de los médicos están fragmentados. Los diferentes interesados en toda la organización tienen varios grados de responsabilidad y obligación. Actualmente, se implementan varias metodologías para administrar compensaciones e incentivos. Las negociaciones se enfocan en optimizar cada uno de los “tratos” individuales en lugar del trato “completo” a nivel de línea de servicio. Sin embargo, no hacer nada podría ser peor que hacer algo por los sistemas de salud.
Existen oportunidades para alinear los esfuerzos en toda la empresa para juntar a los interesados a fin de asegurar que las iniciativas verticales y horizontales se alineen con los principios rectores y metodologías de toda la empresa. Los sistemas de información existentes y la modelación de datos se pueden diseñar para que logren una mejor alineación entre los médicos y los servicios. El diseño e implementación de un modelo unificado y alineado de compensación e incentivos dirige las metas y estrategias del sistema. Las estrategias de alineación exitosas abordan:
- La compensación y los incentivos
- Los roles y las normas de desempeño
- Los contratos de línea de servicio y el apoyo
- Los planes de implementación
- Dichas estrategias incluyen a los médicos contratados, los contratos de servicios profesionales, las redes de integración clínica y los médicos independientes.
Inversión médica
Los sistemas de salud gastan en promedio del 2 % al 10 % de los ingresos en los médicos, ya sea en modelos de pago de médicos no empleados o empleados. Los pagos a los no empleados pueden tomar la forma de directores médicos, pagos de cobertura y llamadas, suplentes y contratos de servicio.
Los modelos de pago a médicos empleados incluyen las pérdidas relacionadas con los consultorios, subsidiarias y la compensación.
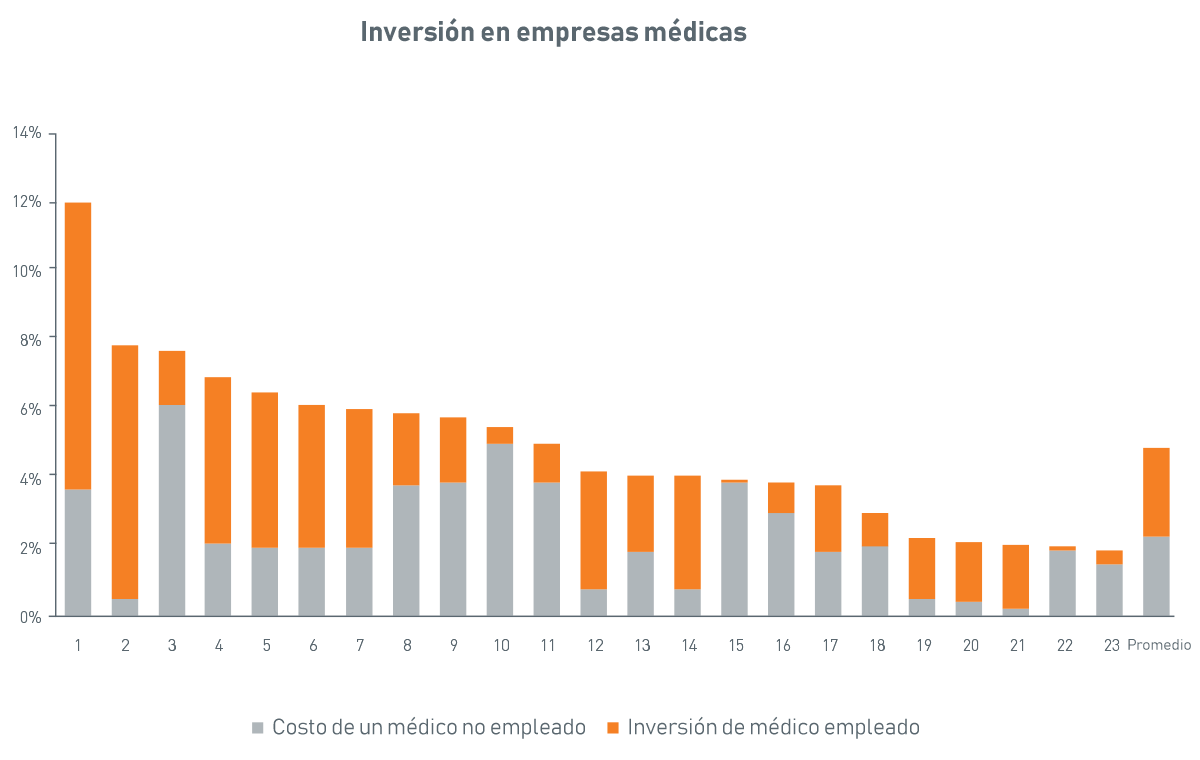
Fuente: Servicios de asesoría de soluciones de atención médica de PNC
Ver la versión accesible de este gráfico.
Pérdidas de médicos empleados por segmento
Un sistema de salud que gasta $100 millones en su estrategia empresarial médica normalmente gastará lo siguiente:
38 % en contratos laborales
23 % en contratos de servicios especializados específicos
22 % en médicos de atención hospitalaria, cobertura de anestesia, cobertura de llamadas y directores médicos
19 % en inversiones en organizaciones de atención responsable y acuerdos de ahorro compartido
Pérdidas de los médicos en comparación con pérdidas de los hospitales
La mayoría de los consultorios que son propiedad de médicos salen sin ganar ni perder. Los ingresos netos medios oscilan entre $35,000 y $65,000. Las especialidades individuales no quirúrgicas tienen el ingreso neto más alto. La media de los subsidios para los consultorios de propiedad de los hospitales oscila entre $175,000 y $320,000.
Las pérdidas relacionadas con los médicos empleados solo representan una parte de la inversión total. Aunque es posible que aproximadamente una tercera parte de la inversión se realice en los contratos laborales, el resto de la inversión se realiza en los contratos de servicios profesionales (PSA) y afiliaciones, en los contratos de médicos basados en el hospital (hospitalista, anestesia y cobertura/direcciones médicas) y en las Organizaciones Responsables de la Atención Médica.
Ejemplo:
En un ejemplo, la inversión de los médicos de un sistema de salud fue del 11 % de los ingresos del hospital frente a un punto de referencia del 5 %. La inversión por médico superó los $320,000 por año en comparación con los puntos de referencia de $130,000. Debido a las demás presiones ejercidas por el costo y los ingresos, dicho nivel de inversión era insostenible. Las opciones de mejora incluían la reducción del número de médicos en un 10 %, el aumento de la productividad en un 15 %, la mejora de los ingresos en un 5 % y la disminución de los gastos en un 2 %. El resultado sería una mejora de casi $15 millones.
Aunque esta fue una solución, una solución más sostenible implicó un enfoque de línea de servicio para lograr el mismo resultado. Conforme a los modelos de relación tradicionales, incluso con la mejor de las intenciones, en el mejor de los casos las preocupaciones de los médicos dificultan la alineación con las preocupaciones de los hospitales. Los ingresos personales, los costos de la negligencia médica, la carga de trabajo en relación con las preocupaciones de los hospitales, tales como el acceso al capital, el margen, la normalización del acceso y la atención, incluyen dichas preocupaciones.
En lugar de realizar ajustes graduales a la empresa médica, dicha organización alinea las líneas de servicio para incluir los ingresos y gastos de atención hospitalaria, ambulatoria y médicos, y tomó decisiones de manera colectiva con los médicos clínicos dependiendo del servicio. La economía de la línea de servicio (neurología, oftalmología, ortopedia, etc.) fue la fuerza impulsora para lograr el margen de contribución deseado para dicho servicio. Después se podían realizar estratégicamente las inversiones en una línea de servicio particular y la organización podía invertir de manera desproporcionada en servicios estratégicos y en áreas de crecimiento.
Conclusión
Existen varias rutas para que los hospitales y los médicos establezcan y consoliden una relación clínicamente integrada. La integración de médicos implica que los proveedores trabajen juntos en forma independiente para que puedan:
- Combinar la infraestructura y los recursos
- Desarrollar, implementar y monitorear los protocolos y las mejores prácticas
- Proporcionar atención de mayor calidad de manera más eficiente de lo que podrían lograr al trabajar en forma independiente.
¿Quiere obtener más información?
Para obtener más información sobre la visión de PNC sobre las tendencias de la industria o sobre cómo PNC puede ayudar a diseñar y documentar los procesos de conciliación de efectivo, llene un sencillo formulario de contacto y nos pondremos en contacto con usted.
Versión accesible de la tabla
Inversión en empresas médicas
| Promedio | Costo de un médico no empleado | Inversión de médico empleado |
|
| 1 | 3.7 % | 8.3 % | 12.0 % |
| 2 | 0.5 % | 7.4 % | 7.9 % |
| 3 | 6.1% | 1.7 % | 7.8 % |
| 4 | 2.1% | 4.9 % | 7.0 % |
| 5 | 2.0% | 4.5 % | 6.5% |
| 6 | 1.9 % | 4.2 % | 6.1% |
| 7 | 2.1% | 4.0 % | 6.0 % |
| 8 | 3.8% | 2.1% | 5.9 % |
| 9 | 3.9% | 1.9 % | 5.8% |
| 10 | 5.0% | 0.5 % | 5.5 % |
| 11 | 3.9% | 1.1% | 5.0% |
| 12 | El 0.8 % | 3.4% | 4.2 % |
| 13 | 1.8% | 2.4 % | 4.2 % |
| 14 | El 0.8 % | 3.4% | 4.1 % |
| 15 | 3.9% | 0.1 % | 4.0 % |
| 16 | 3.0% | 0.9 % | 3.9% |
| 17 | 1.9 % | 1.9 % | 3.8% |
| 18 | 2.0% | 1.0 % | 3.0% |
| 19 | 0.5 % | 1.8% | 2.3 % |
| 20 | 0.4% | 1.8% | 2.2% |
| 21 | 0.2% | 1.9 % | 2.1% |
| 22 | 1.9 % | 0.2% | 2.1% |
| 23 | 1.5 % | 0.5 % | 2.0% |
| 2.3 % | 2.6 % | 4.9 % |
Fuente: Servicios de asesoría de soluciones de atención médica de PNC




